Changement brusque du cycle menstruel : causes possibles, signaux d’alerte et solutions
Votre cycle menstruel était régulier depuis des années, et soudain, tout change. Les règles arrivent en avance, en retard, plus abondantes qu’avant, ou disparaissent sans explication. Ce changement brusque du cycle menstruel peut être déroutant, voire inquiétant.
Avant de paniquer, sachez que de nombreuses femmes vivent cette situation au cours de leur vie. L’essentiel est de distinguer ce qui relève d’une variation normale de ce qui nécessite une attention médicale.
Sommaire :
-
Fonctionnement du cycle
-
Changement brusque
-
Causes
-
Quand consulter
-
Solutions
-
Vivre avec un cycle imprévisible

Le cycle menstruel fait partie intégrante de la vie de nombreuses femmes et personnes ayant des menstruations. Il s’agit d’un processus naturel, orchestré par des interactions complexes entre les ovaires, l’utérus et le système hormonal, qui prépare chaque mois le corps à une éventuelle grossesse. Si les menstruations sont la partie la plus visible du cycle, il est important de savoir que la durée, la fréquence et l’abondance des règles peuvent varier d’une personne à l’autre, et même au cours de la vie.
Des cycles menstruels réguliers sont souvent le signe d’un bon équilibre hormonal, mais il n’est pas rare de rencontrer des règles irrégulières, des modifications du flux ou de la durée, ou encore des symptômes liés à des causes comme le syndrome des ovaires polykystiques. De nombreux facteurs, tels que le stress, l’alimentation, l’activité physique régulière ou encore des changements dans le mode de vie, peuvent influencer le cycle menstruel.
Face à un changement soudain ou à une irrégularité persistante, il est essentiel de consulter un médecin ou un professionnel de santé. Ils pourront rechercher les causes sous-jacentes, proposer des solutions adaptées et vous accompagner dans la gestion de votre santé menstruelle. Adopter une bonne hygiène de vie, pratiquer une activité physique régulière et apprendre à gérer le stress sont autant de leviers pour favoriser la régularité du cycle et le bien-être au quotidien.
Rappel : comment fonctionne un cycle menstruel “habituel” ?
Pour comprendre ce qui constitue un changement brusque, il faut d’abord savoir comment fonctionne un cycle dans sa normalité. Le cycle menstruel est une mécanique hormonale complexe, mais ses grandes lignes sont simples à comprendre.
Les bases du cycle :
-
Durée moyenne : le nombre de jours d'un cycle varie généralement entre 21 et 35 jours, avec des menstruations durant généralement 3 à 7 jours. La durée peut être plus longue ou plus courte selon les personnes et les périodes de la vie.
-
Régularité personnelle : certaines personnes ont naturellement un cycle de 25 jours, d’autres de 32 , c’est la constance individuelle qui compte. Les règles irrégulières peuvent apparaître dès la première année de menstruation, en raison de l'immaturité du système reproducteur.
-
Un même cycle peut rester stable pendant des années, puis se modifier à différentes périodes de la vie
Les quatre grandes phases :
-
Phase menstruelle : la menstruation correspond à l’élimination de la muqueuse utérine (les règles proprement dites) et constitue un indicateur clé du cycle.
-
Phase folliculaire : les œstrogènes augmentent, préparant un ovule à mûrir
-
Ovulation : libération de l’ovule par les ovaires, pic de LH et FSH
-
Phase lutéale : la progestérone prépare l’utérus à une éventuelle grossesse ; si celle-ci n’a pas lieu, les hormones chutent et un nouveau cycle commence
Le système hormonal implique un dialogue constant entre l’hypothalamus, l’hypophyse et les ovaires. Tout déséquilibre à l’un de ces niveaux peut entraîner des perturbations du cycle.
Ce qu’on appelle “changement brusque” : passer en quelques mois d’un cycle de 30 jours à 40 jours, voir le flux se modifier brutalement (beaucoup plus abondant ou quasi inexistant), ou constater l’apparition de douleurs inédites. C’est cette rupture par rapport à votre schéma habituel qui mérite attention.
Changement brusque du cycle : ce qui est courant… et ce qui ne l’est pas
Si votre cycle présente des irrégularités inhabituelles ou persistantes, il est important de les surveiller et de consulter un professionnel de santé pour en comprendre la cause.
Toutes les irrégularités ne sont pas inquiétantes. Votre corps n’est pas une machine parfaitement calibrée, et de légères variations font partie du fonctionnement normal. Il est également important de noter que les cycles menstruels peuvent devenir irréguliers à tout moment de la vie, notamment lors de la ménopause, ce qui est une évolution naturelle.
D’un point de vue global, la variabilité du cycle menstruel est normale et dépend de nombreux facteurs médicaux, hormonaux et émotionnels. Observer et comprendre son propre cycle permet d’adopter une approche équilibrée et adaptée à chaque situation.
Variations fréquentes et généralement bénignes
|
Situation |
Pourquoi c’est normal |
|---|---|
|
3-5 jours d’avance ou de retard ponctuels |
Influence passagère du stress, d’un voyage, d’un rhume |
|
Un cycle exceptionnellement plus long ou plus court |
La durée du cycle peut devenir plus longue ou plus courte en réaction à un événement de vie (examen, déménagement), ce qui reflète une variabilité normale liée à des changements hormonaux ou physiologiques. |
|
Légère modification du flux sur 1-2 cycles |
Adaptation hormonale temporaire |
|
Quelques crampes inhabituelles un mois isolé |
Fluctuations normales de prostaglandines |
Signaux plus inquiétants à surveiller
-
Aménorrhée : absence totale de règles pendant plus de 3 mois (hors grossesse, allaitement ou contraception qui les supprime). Il est recommandé de consulter un médecin si vous n'avez pas eu de règles pendant plus de 3 mois sans cause évidente.
-
Cycles soudainement très courts : moins de 21 jours de façon répétée. Consultez un médecin si vos cycles se raccourcissent significativement et deviennent inférieurs à 21 jours.
-
Cycles très longs : plus de 45 jours sans explication connue
-
Douleurs nouvelles et invalidantes : qui empêchent les activités quotidiennes ou réveillent la nuit. Il est conseillé de consulter un médecin si vous ressentez des douleurs pelviennes intenses en plus des irrégularités menstruelles.
-
Saignements entre les règles (spotting persistant) ou après un rapport sexuel
-
Flux soudainement hémorragique : nécessité de changer de protection toutes les 1-2 heures. Consultez un médecin si vos règles sont particulièrement abondantes au point de devoir changer de protection toutes les heures.
À retenir : consultez un médecin si vous présentez l’un de ces symptômes ou si vous avez le moindre doute concernant un changement brusque du cycle menstruel. Un avis médical est indispensable pour obtenir un diagnostic précis, notamment en cas d’irrégularités, d’effets secondaires liés à des médicaments ou d’autres causes médicales.
Point important : la notion de “brusque” implique une rupture par rapport à votre schéma habituel sur au moins 2-3 cycles consécutifs. Un seul mois atypique ne suffit généralement pas à diagnostiquer un problème.
Conseil pratique : dès l’apparition de changements, notez les dates de vos règles, le flux (léger, moyen, abondant), les douleurs et tout symptôme inhabituel. Ces informations seront précieuses pour votre médecin ou gynécologue.
Les principales causes d’un changement brusque du cycle menstruel
Les raisons derrière un dérèglement menstruel sont souvent multiples et se combinent. Rarement, une seule cause explique tout. Les changements hormonaux interagissent avec le mode de vie, les pathologies sous-jacentes et les médicaments.
Les grandes familles de causes :
-
Changements hormonaux physiologiques (puberté, post-grossesse, périménopause)
-
Facteurs liés au mode de vie (stress, poids, sommeil, activité physique)
-
Causes médicales (SOPK, troubles thyroïdiens, fibromes, endométriose)
-
Médicaments et contraceptifs hormonaux
Sur une même année, une femme peut voir son cycle se modifier plusieurs fois. Par exemple : arrêt de la pilule en janvier, grossesse en juin, reprise du travail très stressante en décembre. Ces transitions ne sont pas forcément “anormales”, mais chaque modification mérite d’être comprise.
Les sous-parties suivantes vous aideront à identifier les pistes les plus probables selon votre âge (adolescence, 25-35 ans, plus de 40 ans) et votre contexte actuel.
Facteurs hormonaux et étapes de la vie
Les hormones orchestrent tout le cycle. À différents moments de la vie, des bouleversements naturels peuvent expliquer des règles irrégulières.
Adolescence et puberté
Les 2-3 premières années après les premières règles (souvent entre 11 et 15 ans) sont fréquemment marquées par des cycles anarchiques. L’axe hypothalamo-hypophyso-ovarien n’est pas encore mature, ce qui provoque :
-
Des cycles très longs (parfois 45-60 jours)
-
Des cycles très courts par moments
-
Des flux très variables d’un mois à l’autre
Cette irrégularité est physiologique et se stabilise généralement vers 16-18 ans.
Post-partum et allaitement
Après un accouchement, le retour de couches (premières règles post-grossesse) survient entre 6 semaines et plus de 6 mois, selon :
-
L’allaitement (la prolactine inhibe l’ovulation)
-
La contraception choisie
-
La récupération hormonale individuelle
Il est fréquent que les cycles soient très différents d’avant la grossesse pendant plusieurs mois.
Arrêt ou changement de contraception hormonale
Que vous arrêtiez la pilule combinée, l’implant, l’anneau ou le patch, il faut souvent 3 à 6 mois pour que le cycle naturel se “réinstalle”. Pendant cette période, vous pouvez observer :
-
Règles absentes plusieurs mois
-
Cycles très espacés ou au contraire très rapprochés
-
Spotting (petits saignements)
-
Retour de symptômes prémenstruels oubliés
Périménopause
Cette phase débute généralement autour de 40-45 ans (parfois plus tôt, dès 35 ans pour certaines femmes) et dure en moyenne 4 à 8 ans. Elle se caractérise par :
-
Un raccourcissement des cycles (passages de 28 à 24-25 jours)
-
Puis un allongement progressif avec cycles irréguliers
-
Des règles parfois très abondantes, parfois quasi absentes
-
Des symptômes associés : bouffées de chaleur, sueurs nocturnes, troubles du sommeil
Autres bouleversements hormonaux non pathologiques
-
Perte ou prise de poids rapide (plus de 10% du poids en quelques mois)
-
Infection importante (COVID-19, grippe sévère) ayant mobilisé le corps
-
Voyages répétés avec décalage horaire important (le jet-lag peut décaler un cycle de 5 à 7 jours)
. Mode de vie, stress et changements brutaux du quotidien
Le corps priorise la survie sur la reproduction. Lorsque le cerveau perçoit une situation de “danger” (même si c’est un stress professionnel chronique), il peut inhiber les hormones reproductives.

Stress aigu ou chronique
Le cortisol, hormone du stress, peut retarder ou bloquer l’ovulation. Les situations à risque incluent :
-
Déménagement, préparation d’examens, surcharge professionnelle
-
Séparation, deuil, changement de travail
-
Crises d’angoisse répétées, anxiété généralisée
Des études montrent que le stress chronique peut raccourcir les cycles de 2 à 5 jours en moyenne via l’inhibition de la GnRH (hormone qui déclenche le processus ovulatoire).
Sommeil perturbé
La mélatonine et les hormones sexuelles sont liées. Un sommeil déréglé impacte le cycle :
-
Travail de nuit ou rotations de postes
-
Réveils nocturnes répétés (jeunes parents notamment)
-
Décalages fréquents des heures de coucher/lever
Modifications importantes de poids
|
Situation |
Effet sur le cycle |
|---|---|
|
Perte rapide > 10% du poids |
Cycles longs, aménorrhée possible |
|
Prise de poids marquée |
Règles plus abondantes ou irrégulières |
|
Régime très restrictif |
Chute des hormones sexuelles |
|
Obésité |
Excès d’œstrogènes (aromatisation dans le tissu adipeux) |
Activité physique intensive
L’entraînement de haut niveau ou un passage soudain à plusieurs heures de sport quotidien peut provoquer une aménorrhée fonctionnelle. Cela touche 20 à 30% des athlètes d’élite (marathoniennes, danseuses, gymnastes). Le corps “économise” l’énergie en suspendant la fonction reproductive.
Alimentation extrême
Les troubles du comportement alimentaire, les diètes très pauvres en calories ou en graisses (les lipides sont nécessaires à la synthèse hormonale) peuvent faire chuter les hormones et interrompre les règles.
Causes médicales fréquemment impliquées
Un changement brusque du cycle peut révéler une pathologie sous-jacente. Un bilan médical permet d’écarter ou de diagnostiquer ces causes.
Syndrome des ovaires polykystiques (SOPK)
Cette affection touche 5 à 10% des femmes en âge de procréer. Elle se manifeste par :
-
Cycles très espacés (parfois 2-3 règles par an seulement)
-
Ovulations rares ou absentes
-
Acné persistante, pilosité augmentée (hyperandrogénie)
-
Prise de poids, notamment abdominale
-
Kystes ovariens visibles à l’échographie
Le diagnostic repose sur plusieurs critères (critères de Rotterdam) et nécessite des dosages hormonaux.
Pathologies thyroïdiennes
La thyroïde régule le métabolisme global, y compris le cycle menstruel :
|
Trouble |
Effet sur le cycle |
Autres symptômes |
|---|---|---|
|
Hyperthyroïdie |
Cycles courts, règles légères |
Perte de poids, palpitations, nervosité |
|
Hypothyroïdie |
Cycles longs, règles abondantes |
Fatigue, prise de poids, frilosité |
Un simple dosage de TSH permet souvent d’orienter le diagnostic.
Hyperprolactinémie
Un excès de prolactine (hormone de la lactation) peut provoquer :
-
Galactorrhée (écoulement lactescent du mamelon hors allaitement)
-
Cycles très irréguliers ou absents
-
Baisse de la libido
-
Difficultés à concevoir
Fibromes utérins et polypes
Ces tumeurs bénignes peuvent apparaître à tout âge mais sont plus fréquentes après 30 ans :
-
Règles soudainement très abondantes avec caillots
-
Anémie liée aux pertes sanguines
-
Douleurs pelviennes
-
Saignements entre les règles ou après un rapport
Endométriose et adénomyose
L’endométriose touche environ 10% des femmes en âge de procréer, mais reste souvent sous-diagnostiquée (délai moyen de diagnostic : 7 à 10 ans). Les symptômes incluent :
-
Douleurs pelviennes intenses avant et pendant les règles
-
Douleurs lors des rapports sexuels
-
Troubles digestifs pendant les menstruations
-
Fatigue chronique
La durée du cycle peut ou non être modifiée, mais les symptômes s’intensifient souvent brutalement.
Infections génitales
Les IST (infections sexuellement transmissibles) et infections pelviennes peuvent provoquer :
-
Douleurs pelviennes
-
Pertes vaginales inhabituelles
-
Fièvre
-
Saignements en dehors des règles
Ces situations nécessitent une consultation rapide.
Maladies générales
Plus rarement, certaines pathologies systémiques perturbent les cycles :
-
Diabète mal équilibré
-
Maladie cœliaque non diagnostiquée
-
Troubles rénaux ou hépatiques
Médicaments, contraception et interventions gynécologiques
De nombreux traitements peuvent modifier la longueur, l’abondance ou la régularité des règles.
Contraceptifs hormonaux
|
Type |
Effet habituel sur le cycle |
|---|---|
|
Pilule combinée |
Règles régulières, moins abondantes (saignements de privation) |
|
Minipilule (progestatif seul) |
Spotting fréquent, parfois aménorrhée |
|
Implant |
Règles irrégulières, spotting, parfois disparition |
|
DIU hormonal (lévonorgestrel) |
Règles diminuées voire absentes après quelques mois |
|
Patch / anneau vaginal |
Similaire à la pilule combinée |
L’arrêt de ces contraceptions provoque souvent un “rebond” hormonal avec des cycles perturbés pendant 3 à 6 mois.
Stérilet au cuivre (DIU)
Contrairement aux DIU hormonaux, le stérilet au cuivre peut augmenter le flux et la durée des règles, surtout les premiers mois. Les douleurs menstruelles peuvent aussi être accentuées avant de se stabiliser.
Pilule du lendemain et trouble du cycle
La prise de lévonorgestrel ou d’ulipristal peut décaler les règles suivantes (plus tôt ou plus tard) et modifier le flux sur 1 à 2 cycles.
Autres médicaments
Certains traitements impactent les cycles :
-
Antidépresseurs (ISRS notamment)
-
Antipsychotiques (peuvent augmenter la prolactine)
-
Corticoïdes au long cours
-
Chimiothérapies
-
Antiépileptiques
Interventions gynécologiques
Un curetage, une conisation, une chirurgie utérine ou ovarienne peuvent temporairement modifier le profil des menstruations (flux, douleurs, régularité). La récupération varie selon l’intervention et la personne.
Quand un changement brusque du cycle nécessite-t-il de consulter ?
Si votre cycle présente un changement brusque ou des irrégularités inhabituelles, il est recommandé de consulter un médecin pour écarter toute cause sous-jacente préoccupante.
Savoir quand consulter un médecin est essentiel pour ne pas s’alarmer inutilement tout en ne passant pas à côté d’un problème sérieux.
Motifs de consultation “rapide” (dans les jours qui viennent)
-
Absence de règles pendant plus de 3 mois sans raison connue (grossesse, allaitement, contraception)
-
Cycles qui se raccourcissent brutalement à moins de 21 jours sur plusieurs mois
-
Saignements très abondants soudains : changer une protection toutes les 1-2 heures pendant plusieurs heures
-
Douleurs nouvelles, intenses, qui réveillent la nuit ou empêchent de fonctionner
-
Saignements entre les règles persistants ou après un rapport sexuel
Signes justifiant une consultation en urgence
-
Hémorragie avec vertiges ou malaise : risque d’anémie aiguë
-
Douleurs pelviennes brutales et intenses : peut évoquer une torsion ovarienne ou un kyste rompu
-
Suspicion de grossesse extra-utérine : retard de règles + douleurs latéralisées + saignements bruns
-
Fièvre élevée associée à des douleurs pelviennes : possible infection grave
Attention : tout saignement après la ménopause doit être signalé rapidement à un professionnel de santé.
Préparer sa consultation
Pour que votre médecin ou gynécologue puisse vous aider efficacement, préparez :
-
Les dates de vos derniers cycles (idéalement sur 6 mois)
-
Vos méthodes contraceptives actuelles et passées
-
La liste de vos médicaments en cours
-
Vos antécédents médicaux et gynécologiques
-
Informations sur d’éventuelles grossesses passées ou IVG
Examens et bilan possibles
Les examens sont adaptés à chaque situation. Votre médecin ne prescrira pas tout systématiquement, mais sélectionnera en fonction de vos symptômes et de votre histoire.
Examen clinique
-
Examen gynécologique (toucher vaginal, examen au spéculum)
-
Examen des seins
-
Mesure du poids et de la tension artérielle
-
Observation de signes cliniques : acné, pilosité excessive, signes de carence en fer (pâleur, fatigue)
Analyses sanguines courantes
|
Analyse |
Ce qu’elle recherche |
|---|---|
|
β-hCG |
Grossesse |
|
FSH, LH, œstradiol, progestérone |
Fonction ovarienne, ovulation |
|
Prolactine |
Hyperprolactinémie |
|
TSH |
Fonction thyroïdienne |
|
Ferritine, hémoglobine |
Anémie (si saignements abondants) |
Échographie pelvienne
Réalisée par voie abdominale ou endovaginale, elle permet d’analyser :
-
L’utérus (taille, forme, présence de fibromes)
-
L’endomètre (épaisseur)
-
Les ovaires (kystes, aspect SOPK, tumeurs)
Examens de seconde intention
Si les premiers examens ne suffisent pas :
-
IRM pelvienne pour endométriose profonde
-
Hystéroscopie pour explorer l’intérieur de l’utérus
-
Tests pour IST si pertes anormales ou douleurs pelviennes suspectes
Solutions et pistes pour stabiliser ou mieux vivre un cycle qui change
Bonne nouvelle : toutes les situations ne nécessitent pas un traitement médical lourd. Selon la cause identifiée (ou suspectée), les approches varient considérablement.
Les options possibles :
-
Surveillance simple et attentive
-
Adaptation du mode de vie
-
Traitement hormonal
-
Traitement ciblé d’une pathologie (SOPK, thyroïde, infection, endométriose)
Certaines causes sont transitoires : post-partum, après arrêt de pilule, suite à un épisode de stress aigu. L’objectif peut alors être de mieux vivre la période plutôt que de “forcer” la régularisation immédiate.
L’outil indispensable : le suivi du cycle
Que vous utilisiez une application mobile ou un simple carnet papier, notez régulièrement :
-
Dates de début et fin des règles
-
Abondance du flux (léger, moyen, abondant)
-
Douleurs (intensité, localisation)
-
Humeur et qualité du sommeil
-
Alimentation et prise de médicaments
Ces données permettent d’adapter les solutions et de repérer des patterns.

Adapter son hygiène de vie pour aider le cycle
Avant tout traitement médicamenteux, certains ajustements peuvent faire une réelle différence. Ces conseils ne sont pas des injonctions, mais des pistes à explorer selon votre situation.
Sommeil régulier
-
Se coucher et se lever à heures fixes (même le week-end)
-
Limiter les écrans 1 heure avant le coucher
-
Viser 7-9 heures par nuit chez l’adulte
-
Créer un environnement propice : obscurité, température fraîche
Alimentation équilibrée
Certains nutriments soutiennent la santé hormonale :
-
Fer : lentilles, boudin noir, viandes rouges, tofu (important si règles abondantes)
-
Oméga-3 : poissons gras, noix, graines de lin
-
Vitamines B : céréales complètes, légumineuses, œufs
-
Magnésium : chocolat noir, amandes, bananes

Évitez les régimes yo-yo et les restrictions extrêmes qui déstabilisent le système hormonal.
Activité physique régulière et modérée
-
30 minutes de marche rapide, vélo, natation ou yoga, 5 jours par semaine
-
Éviter les passages soudains à un sport très intensif sans suivi médical
-
Écouter les signaux de fatigue de votre corps
Gestion du stress
Le stress est l’un des facteurs les plus modifiables. Des études montrent que certaines pratiques réduisent le cortisol de 20 à 30% :
-
Méditation guidée (applications gratuites disponibles)
-
Cohérence cardiaque (5 minutes, 3 fois par jour)
-
Sophrologie
-
Thérapies cognitivo-comportementales (TCC)
Consulter un professionnel de santé mentale (psychologue, psychiatre) n’est pas un signe de faiblesse mais une démarche de santé globale.
Limiter certaines substances
-
Tabac : impact direct sur les œstrogènes et la vascularisation
-
Alcool : perturbe le métabolisme hormonal hépatique
-
Excès de caféine : peut aggraver l’anxiété et les troubles du sommeil
5.2. Prise en charge médicale et traitements possibles
Lorsqu’une adaptation du mode de vie ne suffit pas, ou qu’une pathologie est identifiée, des traitements médicaux peuvent être proposés.
Régulation hormonale
Sur prescription médicale, plusieurs options existent :
-
Pilule combinée (œstrogènes + progestatifs)
-
Dispositif intra-utérin hormonal
-
Patch ou anneau vaginal
-
Progestatifs seuls
Ces traitements peuvent stabiliser des cycles très irréguliers, réduire les douleurs et contrôler le flux. La pilule combinée régularise les cycles chez 70 à 80% des patientes.
Traitements spécifiques selon la pathologie
|
Pathologie |
Approches possibles |
|---|---|
|
SOPK |
Pilule, metformine, spironolactone, changements de mode de vie |
|
Hyperprolactinémie |
Agonistes dopaminergiques (cabergoline, bromocriptine) |
|
Troubles thyroïdiens |
Lévothyroxine (hypothyroïdie) ou antithyroïdiens |
|
Fibromes |
Surveillance, traitement médical, embolisation, chirurgie |
|
Endométriose |
Progestatifs, GnRH analogues, chirurgie selon sévérité |
Périménopause
Si les symptômes sont invalidants, un traitement hormonal de la ménopause (THM) peut être discuté avec votre médecin, en pesant bénéfices et risques individuels. L’accompagnement des bouffées de chaleur, de l’insomnie et des variations d’humeur fait partie de la prise en charge globale.
Gestion de la douleur
Pour les règles très douloureuses, des antidouleurs peuvent être proposés :
-
Ibuprofène ou autres AINS (anti-inflammatoires non stéroïdiens)
-
Antispasmodiques
Respectez toujours les prescriptions et contre-indications (notamment en cas d’antécédents digestifs ou cardiovasculaires).
Suivi régulier
Après l’instauration d’un traitement, des consultations de suivi permettent de :
-
Ajuster les doses si nécessaire
-
Surveiller les effets secondaires
-
Réévaluer la pertinence de la solution choisie dans le temps
Vivre avec un cycle imprévisible : protections, anticipation et écoute de soi
Quand on ne sait jamais exactement quand les règles vont arriver, l’organisation pratique devient essentielle pour réduire l’anxiété.
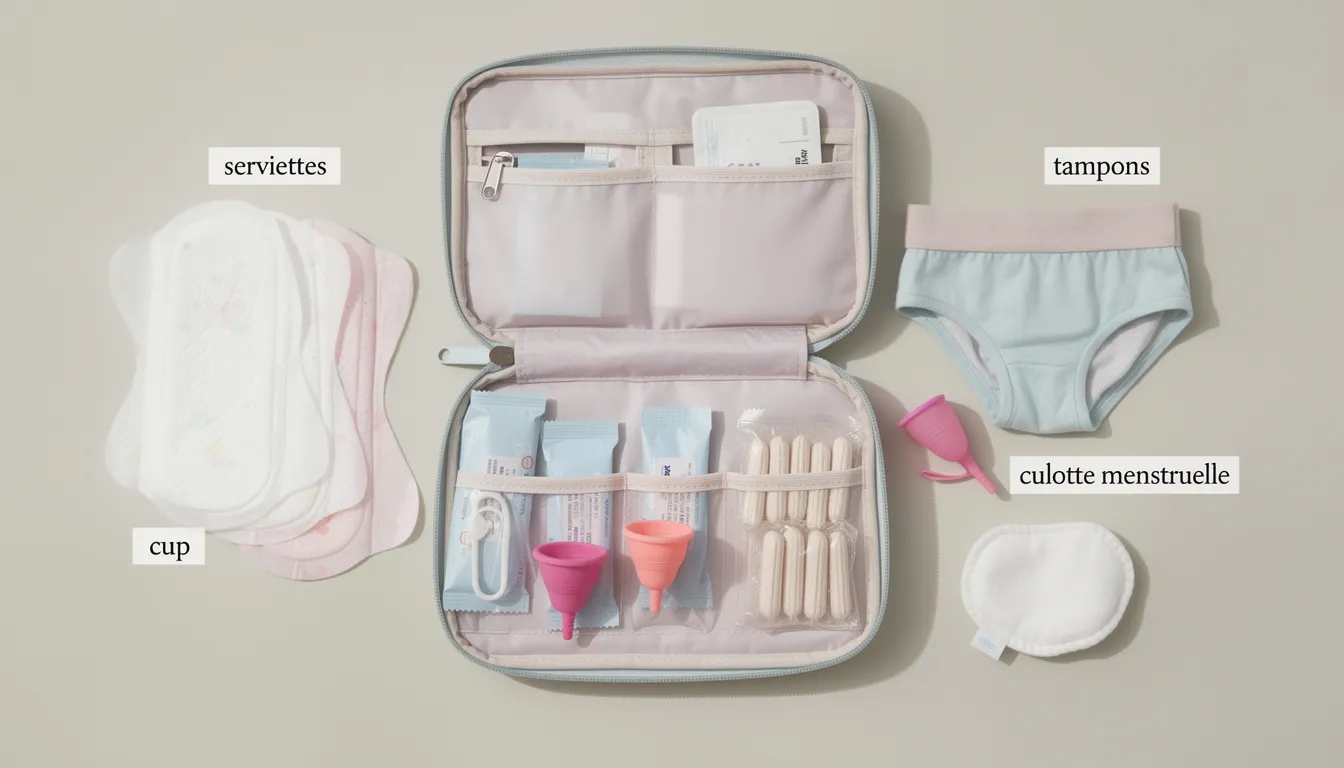
Anticiper avec une trousse de secours
Gardez dans votre sac une petite trousse discrète contenant :
-
Protections variées (serviettes, tampons, ou protections réutilisables selon vos préférences)
-
Une culotte menstruelle de secours ou un sous-vêtement de rechange
-
Lingettes intimes ou une petite pochette étanche
Choisir des protections adaptées aux flux variables
-
Optez pour des protections à forte capacité d’absorption les jours incertains
-
Les solutions combinées (cup + culotte menstruelle par exemple) offrent une double sécurité
-
Les culottes menstruelles à absorption modulable sont particulièrement adaptées aux cycles imprévisibles
Adapter ses vêtements
Pendant les périodes d’incertitude :
-
Privilégiez les teintes foncées (noir, marine, bordeaux)
-
Choisissez des vêtements confortables
-
Évitez les pantalons trop serrés si vous anticipez des douleurs
Écouter son corps
Même si votre date de règles change, votre corps envoie souvent des signaux annonciateurs :
-
Tensions mammaires
-
Fatigue inhabituelle
-
Irritabilité ou émotivité
-
Légère tension abdominale
-
Envies alimentaires spécifiques
Apprendre à reconnaître ces symptômes prémenstruels vous aide à anticiper, même sans date précise.
Un changement brusque du cycle menstruel est souvent le reflet d’une adaptation de votre corps à une nouvelle situation — de vie, de santé, d’équilibre hormonal. Ce n’est pas quelque chose à ignorer, mais ce n’est pas non plus une fatalité.
Votre rôle est de rester attentive aux signaux, de noter ce que vous observez, et de consulter un professionnel si les modifications persistent ou s’accompagnent de symptômes inquiétants. Avec les bons outils — suivi régulier, hygiène de vie adaptée, accompagnement médical si nécessaire — vous pouvez mieux comprendre votre corps et traverser ces périodes de changement avec plus de sérénité.
Prochaines étapes :
-
Commencez à noter vos cycles dès aujourd’hui (application ou carnet)
-
Identifiez les facteurs de votre vie récente qui pourraient expliquer un changement
-
Si le problème persiste au-delà de 2-3 cycles ou s’accompagne de symptômes d’alerte, prenez rendez-vous avec votre médecin ou gynécologue
Conclusion
En définitive, un changement brusque du cycle menstruel n’est pas toujours synonyme de problème grave, mais il mérite d’être pris au sérieux, surtout s’il s’accompagne de symptômes inhabituels ou persistants. Comprendre les mécanismes du cycle, identifier les facteurs qui peuvent influencer sa régularité, et adopter des habitudes de vie saines sont des étapes clés pour préserver sa santé menstruelle.
N’oubliez pas que chaque femme est unique : la durée, la fréquence et l’abondance des règles varient d’une personne à l’autre et au fil des années. Si vous constatez des règles irrégulières, un allongement ou un raccourcissement soudain de vos cycles, ou tout autre signe inhabituel, n’hésitez pas à consulter un médecin ou un professionnel de santé. Ils sauront vous orienter vers les examens nécessaires et les solutions les plus adaptées à votre situation.
Prendre soin de son cycle menstruel, c’est aussi prendre soin de sa santé globale. En restant à l’écoute de votre corps, en notant les modifications et en sollicitant un avis médical en cas de doute, vous mettez toutes les chances de votre côté pour traverser sereinement les différentes étapes de la vie et faire face aux éventuels bouleversements hormonaux. Rappelez-vous : il n’y a rien de honteux à demander de l’aide ou à chercher des réponses. Votre santé menstruelle mérite toute votre attention.




 https://imaneharmonie.com/pages/imane-harmonie
https://imaneharmonie.com/pages/imane-harmonie